Rotura de ligamentos cruzados.

La rotura de los ligamentos cruzados es el terror de los futbolistas y de todo aquel deportista que, en su deporte, haga cambios bruscos de dirección. Es importante conocer más acerca de esta lesión y cuál es su tratamiento para lograr los mejores resultados en su recuperación.
Índice de Contenidos:
Muchos deportistas habrán escuchado el nombre de esta lesión, mientras que otros ya la habrán padecido, les hablamos de la rotura de ligamentos cruzados, la cual a pesar de no se infrecuente en distintos deportes (fútbol, basquetbol, balonmano, tenis) no se trata de una lesión exclusiva de deportistas, ya que puede presentarse en amas de casa, oficinistas y cualquier persona que haya realizado un cambio de dirección rápido de rodilla. Aprende aquí mucho más de la rotura de ligamentos cruzados:
Datos anatómicos relevantes…
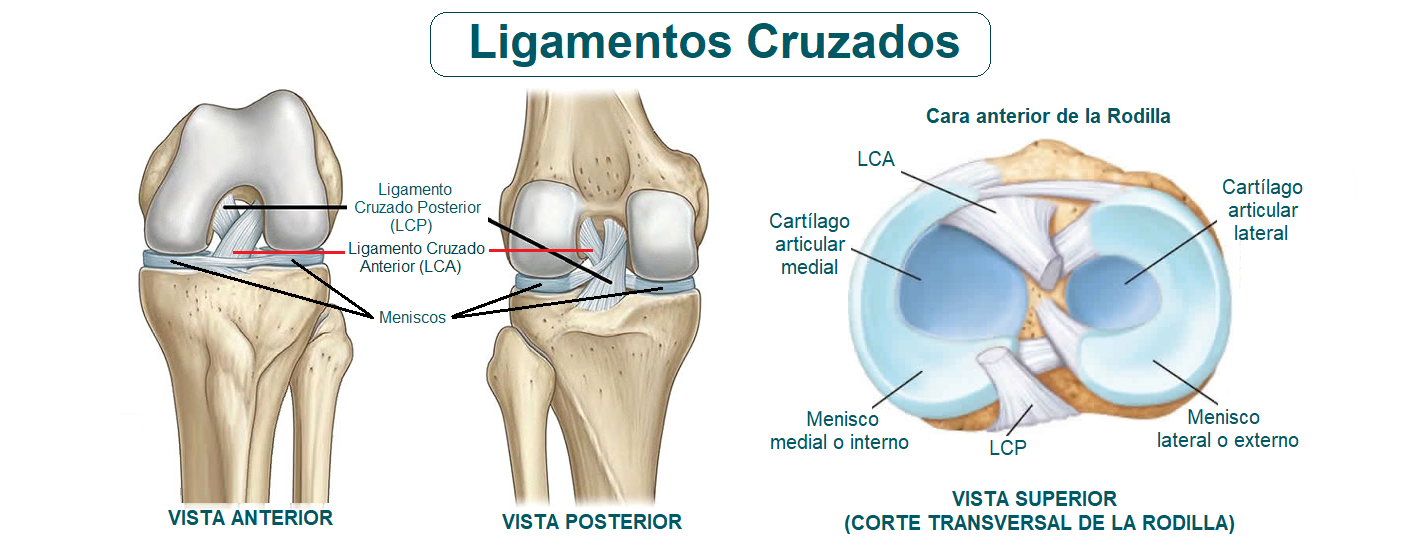
La estabilidad anteroposterior de la rodilla se debe a la acción conjunta de dos importantes estructuras que discurren internamente por el medio de la rodilla, les hablamos del ligamento cruzado anterior (LCA) y el ligamento cruzado posterior (LCP).
Anatomía de los ligamentos cruzados (LC)
Constituyen dos bandas de tejido conectivo que van desde el fémur hasta la tibia. El ligamento cruzado anterior, impide que la tibia avance con respecto al fémur. Está formado por dos partes: el fascículo anteromedial (más pequeño) y el fascículo posterolateral (más grande), ambas partes se originan en la parte interior del proceso articular externo del fémur y culminan en la meseta tibial. Ahora bien, el ligamento cruzado posterior, impide principalmente que la tibia se desplace excesivamente hacia atrás con respecto al fémur. Está formado por dos partes: un haz ancho anterolateral (AL) y un haz posteromedial (PM) más pequeño. Juntos tiran desde la parte posterior de la tibia, evitando que la misma sea empujada hacia atrás. Cuando cualquiera de los dos se ve afecto, la integridad de la estabilidad de la rodilla se ve comprometida, lo que puede degenerar las estructuras adyacentes con las que guarda relación (meniscos, cartílago articular). Además del LCA y el LCP, existen otros ligamentos: ligamento interno (medial) y externo (lateral) que también estabilizan la complicada articulación de la rodilla y la protegen de sufrir luxaciones.
¿Qué es una Rotura de ligamentos cruzados?
Se trata de una lesión grave de la articulación de la rodilla, en la que uno o ambos ligamentos cruzados de la rodilla (LCA o LCP) pierden su continuidad producto de una sobrecarga o estiramiento excesivo. Cómo hemos mencionado anteriormente el ligamento cruzado anterior y el ligamento cruzado posterior son los estabilizadores de la rodilla, por lo que esta rotura ocasiona la aparición de inestabilidad inmediata, así como también de dolor e inflamación. Para estabilizar la rodilla nuevamente y prevenir daños a largo plazo (gonartrosis), se requiere de una cirugía para reparar el ligamento afectado. Teniendo en cuenta que son dos los LC, pueden producirse dos tipos de roturas:
Rotura del ligamento cruzado anterior (LCA)
Constituye la pérdida total de la continuidad del ligamento cruzado anterior, resulta ser más común que la rotura de LCP y suele darse frecuentemente producto de un accidente deportivo. Los deportes de contacto como el fútbol o el esquí a menudo son los causantes, sin embargo, también puede originarse producto de accidentes o movimientos bruscos no relacionados con el deporte. Aunque el ligamento cruzado anterior fue descrito por primera vez por Galeno (alrededor del año 170 d.C.), su abordaje terapéutico fue diseñado mucho tiempo después. Con el descubrimiento de la cirugía artroscópica, esta lesión empezó a tener relevancia, siendo Hey Groves (1917) el pionero de la reconstrucción quirúrgica de esta lesión.

Rotura del ligamento cruzado posterior (LCP)
Constituye la pérdida total de la continuidad del LCP. Esta lesión fue descrita por primera vez en 1903 por A. W. Mayo-Robson, quién además habló sobre su solución quirúrgica. Más adelante, en 1917 esta reparación quirúrgica fue mejorada por Hey Groves, quién fue pionero en el tratamiento quirúrgico usado en la actualidad, al describir la reconstrucción de la rotura de LC utilizando el semitendinoso. Una rotura del LCP es menos frecuente que una rotura del ligamento cruzado anterior. Cuando esta rotura ocurre durante el ejercicio, suele ser una lesión aislada (sin daños adyacentes). Por el contrario, si se da producto de un accidente automovilístico, otras partes de la rodilla suelen resultar lesionadas (fracturas de los puntos de inserción, roturas meniscales, roturas del ligamento colateral).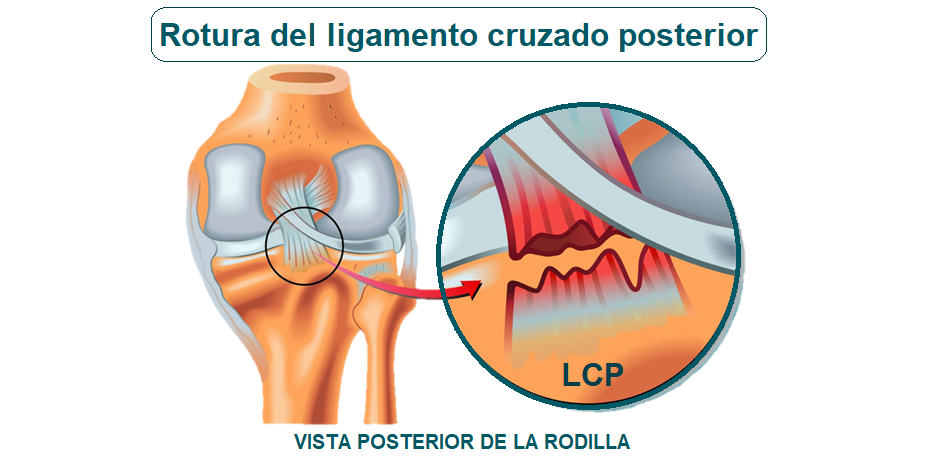
Complicaciones de una rotura de ligamentos cruzados
Estas roturas frecuentemente no ocurren de manera aislada, lo que significa que otras estructuras pueden verse lesionada durante su origen, o pueden resultar afectadas a largo plazo. A continuación, nombraremos las complicaciones frecuentemente relacionadas con roturas de este tipo:
- Desgarro del menisco medial.
- Desgarro del menisco externo.
- Daño del cartílago articular.
- Gonartrosis o artrosis secundaria de la rodilla como resultado de la función deficiente del menisco o del ligamento lesionado.
- Lesión del ligamento interno (medial).
- Daño del ligamento externo (lateral).
- Desgarro de la cápsula de la articulación de la rodilla.
Incidencia y prevalencia de la Rotura de ligamentos cruzados
La incidencia y la prevalencia de estas roturas varían según el ligamento roto. En el caso del LCA, se estima que 1 de cada 3500 personas en los Estados Unidos ha sufrido esta lesión. Siendo la mayoría de las roturas producidas en atletas por mecanismos sin contacto frente a mecanismos de contacto, como fuerzas de rotación frente a un golpe directo en la rodilla. En España se han reportado al menos 17.000 cirugías para la reparación de esta lesión en 2001. Además, se ha comprobado que las mujeres tienden a tener una mayor tasa de incidencia de roturas del LCA que los hombres, que es entre 2,4 y 9,7 veces mayor en los deportistas que compiten en actividades similares.
La rotura de LCP, es menos frecuente que la rotura de ligamento anterior y representa el 44% de las lesiones en rodilla…»
En los Estados Unidos se han reportado de 200 000 roturas del LCA por año, mientras que solo el 3% de las rodillas lesionadas tienen una rotura del LCP. Siendo así, la rotura de LCP, es menos frecuente que la anterior y representa el 44% de las lesiones en rodilla. Ocurriendo de manera aislada (frecuentemente asintomática) en los deportes de contacto, pero de manera directa en accidentes automovilísticos (57% de los casos). Con respecto a las roturas aisladas, se estima una incidencia del 2-3% de deficiencia crónica asintomática del LCP en jugadores de fútbol universitario de élite. La edad media de las personas con lesiones de este tipo oscila entre los 20 y los 30 años. Estas roturas son más comunes en hombres, con incidencias significativamente más altas (97%) que en las mujeres (73%). De las personas famosas que han pasado por esta afección, destacamos al futbolista sueco Zlatan Ibrahimovic, quién en 2017 sufrió una rotura de ligamento anterior mientras estaba en la cancha.
Síntomas y signos de la Rotura de ligamentos cruzados. ¿Cómo sé si tengo el ligamento cruzado roto?
Inmediatamente después de una rotura del ligamento cruzado, se produce un dolor agudo e intenso en la rodilla. Además, la persona afectada puede sentir claramente u oír un crujido y puede producirse un hematoma en la rodilla o alrededor de ella posteriormente. Seguidamente, es notable una sensación permanente de inestabilidad de rodilla que impide caminar. No todas las lesiones de este tipo siguen el mismo patrón. Dependiendo del caso, pueden aparecer otros síntomas o puede que no estén presentes. Lo que queremos decir, es que algunas roturas no se notan de inmediato.
Síntomas de la rotura del ligamento cruzado anterior (LCA)
- Crujido o chasquido audible tan pronto como se rompe el ligamento.
- Dolor muy intenso, que puede disminuir después de un breve período de tiempo o con el reposo.
- Inflamación de la rodilla, generalmente inmediata y extensa, en pocas ocasiones puede ser mínima o de aparición retardada.
- Movilidad restringida, incapacidad para extender completamente la rodilla.
- Sensación de inestabilidad inicial, el muslo se desplaza hacia atrás en comparación con la parte inferior de la pierna (inestabilidad acompañada de dolor). Esta inestabilidad puede quedar enmascarada progresivamente por la inflamación.
- Leve sensibilidad generalizada y dolor a la presión de rodilla.
Síntomas de la rotura del ligamento cruzado posterior (LCP)
- A diferencia de la anterior, las personas que presentan un LCP roto, generalmente no suelen reportar un chasquido.
- Dolor generalizado en la parte anterior y posterior de la rodilla.
- Movilidad restringida, incapacidad durante la flexión de rodilla.
- Inflamación y derramen articular, acompañado frecuentemente de hemartrosis.
- La posición de la cabeza de la tibia cambia inmediatamente, encontrándose la tibia demasiado atrás en comparación con el fémur (especialmente notable al bajar una escalera).
- Sensación de inestabilidad inicial, las personas con un desgarro del LCP a menudo compensan la falta de estabilidad articular de la rodilla caminando con la rodilla ligeramente flexionada.
- Dado que una rotura del LCP requiere un grado significativamente mayor de fuerza, otras lesiones lo acompañan (lesiones del tejido blando u óseo). Estas lesiones adicionales también pueden generar otros síntomas.
Cómo saber si hay un esguince de rodilla – rotura de ligamentos de rodilla
Para complementar la información facilitada anteriormente, te recomendamos ver el siguiente vídeo en donde un fisioterapeuta experimentado te mostrará cuales son los signos identificables de esta rotura, con la finalidad que puedes diferenciarlo de otras lesiones, tal como el esguince de rodilla:

Contenido relacionado con Rotura de ligamentos cruzados
- Artículo ¿Qué es una lesión del Ligamento Cruzado Anterior?
- Artículo Lesión del ligamento cruzado anterior. Causas, ejercicios y tratamiento de fisioterapia.
- Artículo Rotura del ligamento cruzado anterior
- Artículo LCA – Lesión Ligamento Cruzado Anterior ¿Qué es?
- Infografía Rotura del ligamento cruzado de la rodilla, información consejos y un útil vídeo sobre el…
- Infografía El castigo del futbolista, conoce todos los detalles sobre la lesión de ligamento cruzado…
¿Qué causa de la Rotura de ligamentos cruzados?
La rotura de un ligamento cruzado ocurre principalmente producto de situaciones que ponen en extensión máxima al ligamento, siendo la más frecuente: el deporte. En la mayoría de los casos, se produce una rotura del ligamento cruzado sin la acción de un oponente, por ejemplo: un mal aterrizaje después de un salto o un cambio brusco de dirección de la rodilla podrían resultar ser suficientes para sobrecargar el ligamento cruzado. Teniendo en cuenta las diferentes características de cada ligamento, en compresible que cada uno tenga un mecanismo lesivo diferente.
Factores causales de la rotura de ligamento cruzado anterior
Un LCA roto podría originarse producto de accidentes deportivos y automovilísticos; en los deportes, en muchos casos, la parte inferior de la pierna gira desde el eje de la pierna (movimiento de distorsión) con el pie clavado en el suelo. Los mecanismos lesivos más comunes de la rotura de LCA:
- Fuerte impacto lateral de un oponente contra la articulación de la rodilla mientras está en movimiento.
- Hiperextensión de la articulación de la rodilla.
- Frenado repentino a toda velocidad.
- Cambio repentino de dirección a toda velocidad.
- Aterrizaje accidentado después de saltar o girar.
- Posiciones forzadas o cargas con la articulación en valgo o varo.
Factores causales de la rotura de ligamento cruzado posterior
A diferencia de la rotura del LCA, la rotura del LCP requiere fuerzas e impactos mayores para lesionarse,debido a que es mucho más fuerte que el anterior, por tanto, esta rotura en mucho menos frecuente. Cargas y fuerzas de esta magnitud son frecuentes en accidentes automovilísticos, por ejemplo: cuando ocurre un golpe directo en la cara anterior del extremo proximal de la tibia con una rodilla en flexión durante un choque. Además, esta rotura puede darse también producto de una hiperextensión de rodilla y de una tensión rotacional o varo / valgo excesiva con el pie clavado en el suelo.
Factores de riesgo
- Ciertas actividades deportivas: los deportistas con mayor riesgo de roturas sin contacto son esquiadores, jugadores de fútbol y jugadores de baloncesto, mientras que los atletas con mayor riesgo de lesiones por contacto son los jugadores de fútbol americano o soccer.
- Edad entre 15 y 25 años.
- Género femenino: se ha sugerido que los efectos estrogénicos sobre la fuerza y flexibilidad de los tejidos, pueden influir y predisponer a las mujeres a sufrir estas lesiones. Además, algunos estudios sugieren que las mujeres pueden tener isquiotibiales más débiles y utilizar preferentemente el cuádriceps mientras desaceleran. Cuando se activa la musculatura del cuádriceps mientras se desacelera, esto coloca un estrés anormalmente mayor en el LCA, ya que los músculos del cuádriceps son menos efectivos para prevenir la traslación tibial anterior en comparación con los músculos isquiotibiales.
- Un desgarro anterior del ligamento cruzado.
- Fatiga física al final del juego o de la temporada.
- Trastornos de coordinación.
- Ligamento cruzado anatómicamente acortado.
Prevención de la Rotura de ligamentos cruzados
Unos músculos bien entrenados en los miembros inferiores, no solo protegen contra las lesiones del ligamento cruzado, sino también de otras lesiones en las rodillas y en los tobillos. Por lo tanto, la mejor medida preventiva es el entrenamiento enfocado en la mejoría del control neuromuscular y la propiocepción durante el movimiento. Algunos de los ejercicios con este propósito son:
- Ejercicios de equilibrio, coordinación y propiocepción.
- Ejercicios pliométricos.
- Ejercicios de fortalecimiento enfocado en el control proximal de la cadera, la pelvis y la parte inferior del abdomen.
- Ejercicios que involucren maniobras de desaceleración y pivote.
- Ejercicios de destreza y agilidad.
Además, del entrenamiento físico, el uso de equipo de protección en las rodillas durante el entrenamiento deportivo y la selección de deportes que ejerzan menos presión sobre la rodilla (por ejemplo, ciclismo, natación) podrían reducir el riesgo de padecer este tipo de lesiones.
Ejercicios de propiocepción o propioceptivos de rodilla – Nivel inicial – Reforzar la rodilla
Los ejercicios de propiocepción son vitales para mantener la salud y la funcionalidad de las rodillas, además, se ha comprobado que reduce el riesgo de padecer una rotura de los LC. Es por ello que queremos mostrarte en el siguiente vídeo una rutina de fáciles ejercicios propioceptivos para que inicies un entrenamiento preventivo:

Diagnóstico diferencial
En raras ocasiones estas lesiones ocurren de manera aislada (o sea, que solamente los ligamentos cruzados se ven afectos), por lo que es importante identificar tanto las lesiones presentes asociadas con la rotura de ligamentos cruzados, como las lesiones que ocasionan una clínica similar a la rotura de un ligamento cruzado. En este caso los diagnósticos diferenciales son:
- Fractura epifisaria de fémur o tibia.
- Lesión en los ligamentos colaterales.
- Lesiones meniscales.
- Fractura osteocondral.
- Dislocación rotuliana.
- Fractura de la meseta tibial.
- Quiste poplíteo.
¿Cómo se diagnostica la Rotura de ligamentos cruzados?
Los síntomas asociados pueden ser notables para un médico experto por lo que, en ocasiones, esta afección puede ser detectada con un examen físico y confirmada con un estudio de imagen como la resonancia magnética. Sin embargo, en algunos casos el diagnóstico podría resultar difícil, ya que esta lesión ocasiona fuerte dolor de rodilla, acompañado de importante inflamación que impiden un proceso diagnóstico efectivo de la lesión. En estos casos, el examen diagnóstico solo puede detectar la extensión de la rotura unos días después de la lesión, ya que solo entonces el dolor presente se reduce a tal grado que el especialista de salud puede realizar un diagnóstico con mayor claridad.
Anamnesis
Los especialistas de salud que pueden detectar esta afección son: ortopedistas, traumatólogos, fisioterapeutas y especialistas en medicina deportiva. Cualquiera de ellos, podría iniciar la anamnesis haciendo algunas de las siguientes preguntas:
- ¿Cómo te lastimaste?
- ¿Cuándo pasó el accidente?
- ¿Escuchaste un ruido o un crujido en la rodilla?
- ¿Todavía podías caminar después de eso?
- ¿Qué movimientos sientes que son particularmente dolorosos?
- ¿Alguna vez te has lesionado la rodilla?
La descripción del movimiento lesivo puede ayudar al médico a confirmar la sospecha de un ligamento cruzado roto, especialmente si la articulación de la rodilla está muy inflamada. Si el LCA se rompió, los pacientes afectados generalmente reportarán que presentaron un sonido de pop o crujido en el momento de la lesión y que después de ello, ya no pudieron continuar con el entrenamiento o la caminata. Sin embargo, un LCP roto, pocas veces se acompaña con un ruido.
Examen físico
Una vez completada la anamnesis, el especialista valorará en toda su extensión la rodilla lesionada, inicialmente inspeccionará la zona en busca de edema y hematomas, el cual será muy notable por la presencia de derrame intra y extra articular. Seguidamente valorará la marcha, que en estos casos se presenta una de tipo antálgica (con mayor apoyo en la pierna no lesionada), además, verificará el estado del flujo sanguíneo, las funciones motoras (activas y pasivas) y sensitivas del área afectada, así como el rango de movimiento activo y pasivo de la rodilla lesionada, haciendo comparación con la sana. En el caso de una rotura de LCP, por ejemplo, la flexión de la rodilla se reduce hasta 20° debido a la alteración de la biomecánica.
Pruebas manuales
Parte importante del examen físico son las pruebas manuales, con ellas el especialista intentará examinar la articulación de manera más específica con pruebas tales como:
- Prueba de cajón (anterior y posterior): se realizan con el paciente en decúbito supino con la cadera flexionada a 45°y la rodilla flexionada a 90°, mientras que se aplica con una mano una fuerza posterior o anterior al segmento proximal de la tibia y con la otra se estabiliza el fémur. Un «cajón posterior» en el que la tibia cae significativamente más hacia atrás en comparación con el lado sano es evidencia de que un LCP está roto. Mientras que un «cajón anterior» en el que el fémur se aleja de la parte inferior de la pierna, mientras esta sobresale es evidencia clara de que un LCA está roto.
- Prueba de Laughman: aunque es similar al cajón anterior, esta prueba se lleva a cabo con otros grados de flexión. El médico tracciona de la pierna hacia adelante en una flexión de rodilla de 30°. Si el LCA está roto, la parte inferior de la pierna puede empujarse mucho más que el lado opuesto que no está lesionado.
- Prueba de desplazamiento del pivote: esta prueba consiste en una combinación de movimientos giratorios y deslizantes de la parte inferior de la pierna. Además, proporciona información sobre un desgarro en el LCA.
Pruebas de imagen
- Radiografías (rayos X): se puede utilizar para aclarar si hay una lesión ósea adicional en el área de la rodilla (arrancamientos óseos o fracturas de las inserciones del ligamento), pero, la radiografía no puede mostrar directamente el estado de un ligamento.
- Resonancia magnética (RM): puede evidenciar un desgarro completo del ligamento cruzado, así como también puede brindar información acerca del estado general de las estructuras adyacentes.
Tratamiento médico de la Rotura de ligamentos cruzados
Se trata de una lesión que, en la mayoría de los casos requiere necesariamente un abordaje terapéutico quirúrgico para su solución. Los médicos frecuentemente no realizan el procedimiento quirúrgico inmediatamente después la rotura, por el gran proceso inflamatorio activo; por lo cual primero procede con la indicación de inmovilización y estabilización de la rodilla mediante el uso de una férula. El período de inmovilización es de varias semanas. Combinado con esto indica fisioterapia, ya que es de suma importancia fortalecer los músculos del muslo para la recuperación de la función articular después de la cirugía. De lo contrario, el resultado posoperatorio podría no ser tan bueno.
Se trata de una lesión que, en la mayoría de los casos requiere necesariamente un tratamiento quirúrgico para su solución…»
Tratamiento quirúrgico en caso de una Rotura de ligamentos cruzados
El objetivo en el abordaje quirúrgico de una rotura del ligamento cruzado es restaurar la estabilidad y la biomecánica normal de la rodilla (lo mejor posible). Aunque el tratamiento quirúrgico resulta ser positivo en la mayoría de los casos, los resultados posoperatorios de la reparación del LCP no son tan buenos como los del ligamento cruzado anterior. Frecuentemente, el abordaje quirúrgico se realiza mediante artroscopia, para evitar mayores daños tisulares y asegurar una recuperación más rápida. Básicamente, existen tres tipos diferentes de técnicas quirúrgicas para solucionarla:
- Autoinjerto: en este caso el cirujano usa un tendón del paciente para reemplazar el ligamento cruzado desgarrado (como, por ejemplo: parte del tendón rotuliano o parte de los tendones ubicados detrás de la rodilla).
- Aloinjerto: el ligamento lesionado es reemplazado con un injerto tendinoso proveniente de un donante.
- Reemplazo de ligamento cruzado sintético.
Indiferentemente de la técnica de reparación seleccionada, en la artroscopia, el cirujano también repara las lesiones a las estructuras adyacentes (roturas meniscales, fracturas, lesiones al cartílago entre otras). Después de la operación, la rodilla generalmente se inmoviliza con una órtesis (férulas articuladas) durante algún tiempo.
Tratamiento de Fisioterapia para la Rotura de ligamentos cruzados
No existen medidas conservadoras que reparen una lesión de esta magnitud, sin embargo, en casos en que el paciente no pueda obtener una reparación quirúrgica (por ejemplo: por tener >50 años, por decisión propia o por otros motivos) la fisioterapia resulta ser una alternativa conservadora altamente útil, para la recuperación de las funciones motoras y para el retorno funcional del paciente a sus actividades de la vida diaria. Exceptuando estos casos, el abordaje terapéutico de la rotura de ligamentos cruzados es quirúrgico.
La fisioterapia cumple un importante papel en la recuperación y rehabilitación del paciente que presenta una rotura de ligamento cruzado, tanto en el período preoperatorio como en el posoperatorio…»
Una vez aclarado esto, podemos decir que la fisioterapia cumple un importante papel en la recuperación y rehabilitación del paciente que presentan estas roturas, tanto en el período preoperatorio como en el posoperatorio. Mientras que en el periodo preoperatorio el fisioterapeuta busca disminuir el dolor, la inflamación y el derrame intra- extra- articular, y mantener el tono, la fuerza y la propiocepción de la rodilla lesionada, para garantizar un mejor resultado en la recuperación. En el período posoperatorio buscará aliviar las molestias producto de la intervención quirúrgica (edema, inflamación, dolor, cicatrices, hematomas) y recuperar las habilitadas motoras de la pierna operada, que le permita al paciente volver tanto a sus actividades cotidianas de la vida diaria cómo a las deportivas y recreativas.
Rehabilitación preoperatoria
Algunas de las intervenciones fisioterapeutas realizadas en esta etapa son:
- Educación para el manejo del dolor.
- Educación postural.
- Vendaje compresivo o colocación de inmovilizador ortopédico.
- Protocolo PRICE (protección, descanso, hielo, compresión y elevación).
- Drenaje linfático manual.
- Reeducación de la marcha con uso de ayudas ortopédicas (para evitar descargar peso sobre la rodilla lesionada).
- Ejercicios isométricos de cuádriceps.
- Ejercicios de amplitud articular (sin dolor).
- Preparación mental: el paciente debe saber qué esperar de la cirugía y comprender las fases de rehabilitación después de la cirugía.
Rehabilitación posoperatoria
Aunque el abordaje terapéutico en esta fase va a variar según las características individuales de cada paciente, estas intervenciones comúnmente son divididas por períodos de tiempo específicos. Siendo así, las intervenciones fisioterapéuticas son:
- Semana 1: el proceso de rehabilitación se inicia una vez pasadas las 24/48 hora. Aquí el fisioterapeuta indicará ejercicios de amplitud articular (hasta el máximo punto de flexo-extensión sin dolor), crioterapia, ejercicios isométricos de los músculos del muslo. reeducación de la marcha con ayuda de muletas y ejercicios de fortalecimiento de los músculos del pie y la pantorrilla.
- Semana 3 – 4: se inicia la reeducación de la marcha con apoyo parcial, continuando con el entrenamiento ligero de los músculos de los miembros inferiores. Además, se buscará de darle movimiento a la rótula y a las cicatrices de la cirugía mediante terapia manual.
- Semana 5 – 6: el fisioterapeuta inicia el destete del inmovilizador, así como la marcha con apoyo bipodal, procede a aumentar la carga de entrenamiento un 60-70% y si la fuerza muscular es suficiente se inician ejercicios de propiocepción, equilibrio y coordinación.
- Semana 10: se inician ejercicios isocinéticos, en esta fase se realizan ejercicios de entrenamiento de amplitud articular completa y se intensifica los ejercicios de fortalecimiento, propiocepción, equilibrio y coordinación.
- Semana 12: se inician ejercicios funcionales asociados a la disciplina deportiva que practica el paciente (de ser el caso). Además, el fisioterapeuta dosifica los ejercicios nuevamente cambiándolos a otros de mayor intensidad, involucrando ejercicios que impliquen cambios de movimientos rápidos y ejercicios pliométricos.
- A partir de la semana 16: el objetivo final es maximizar la resistencia y la fuerza de los estabilizadores de rodilla, optimizar el control neuromuscular con ejercicios pliométricos y agregar los ejercicios específicos del deporte (de ser el caso). La aceleración y desaceleración, las variaciones en la carrera y las maniobras de giro y corte mejoran los reflejos artrocinéticos para prevenir recidivas durante la competición.
Ejercicios, automasajes y otros autocuidados para la Rotura de ligamentos cruzados
Son variados los vídeos que podrás encontrar en nuestro portal de YouTube FisioOnline, todos ellos realizados por profesionales expertos en fisioterapia y rehabilitación que te brindarán información importante sobre distintas lesiones musculoesqueléticas en las rodillas y en otras articulaciones, de manera breve y didáctica.
¿Cómo, cuándo y por qué usar rodilleras?
Una de las medidas terapéuticas usadas en esta lesión de rodilla, es la inmovilización mediante el uso de una órtesis, por lo que es importante que conozcas un poco acerca del inmovilizador de rodilla. Para ello te recomendamos ver el siguiente vídeo en donde un especializado fisioterapeuta te explicará de manera didáctica cómo, cuándo y por qué usar estos dispositivos inmovilizadores:

Abordaje en agudo de lesiones por esguince o torceduras
Es muy probable que después de la lesión no sepas que hacer, cómo actuar o que medidas terapéuticas tomar para disminuir el dolor y la inflamación. si esto es así, te recomendamos ver el siguiente vídeo en donde aprenderás que pasos dar en caso de lesiones cómo estás, además se mostrará un protocolo enfocado a la obtención de una mejoría más rápida:

Ejercicios para fortalecer y recuperar el músculo cuádriceps (fase inicial)
Previo a la operación, resultaría útil fortalecer la musculatura anterior del muslo, si quieres mejorar el proceso de recuperación posterior a la cirugía, te recomendamos que veas el presente vídeo. Antes de realizar cualquier ejercicio, consulta con tu fisioterapeuta:

Rotura de ligamento cruzado anterior – Diagnóstico, tratamiento de fisioterapia, médico y quirúrgico
Se considera uno de los ligamentos más frecuentemente lesionados en rodillas, es por ello que queremos que conozcas más acerca de su diagnóstico médico y de los tratamientos fisioterapéuticos y médicos disponibles para su curación. Para ello te dejamos el siguiente vídeo, en donde un médico traumatólogo especializado en estas lesiones te explicará paso a paso, todo lo relacionado con esta afección:

Intervención y abordaje terapéutico en el ligamento cruzado anterior en niños
Al igual que los adultos, los niños están expuestos a padecer de esta lesión, sin embargo, a diferencia de los adultos estos tienen otras alternativas terapéuticas para su solución. Conócelas en el siguiente vídeo:

Lesión del LCP. Signos y síntomas de la rotura
Puede que sea menos frecuente, pero no por ello menos importante, al igual que el LCA, constituyen una parte vital para el funcionamiento de las rodillas. Conoce en el siguiente vídeo cuáles son sus síntomas, diagnóstico y tratamiento de la mano del médico traumatólogo Dr. Gonzalo Samitier:

Rotura de menisco – Diagnóstico y tratamientos de fisioterapia, médico y quirúrgico
Las roturas del ligamento cruzado pueden comprometer la integridad de las estructuras adyacentes, principalmente de los meniscos. Si además de la una rotura de LCA o LCP también sufriste una lesión meniscal, tal vez sea de tú interés el siguiente vídeo, en donde un experto traumatólogo te hablará sobre todo lo relacionado a las roturas de meniscos:

Pronóstico de la Rotura de ligamentos cruzados. ¿Cuánto dura la recuperación de una rotura de ligamentos?
La duración del tiempo de recuperación de una rotura de ligamento cruzados está relacionada con la gravedad de la lesión y el momento del tratamiento. Teniendo en cuenta que los ligamentos lesionados en algunos casos no causan mayores síntomas (especialmente en no deportistas), muchas personas no suelen tratarse, lo que puede resultar en daños irreparables en la articulación de la rodilla. Es muy probable que provoque un desgaste articular prematuro de la articulación de la rodilla (gonartrosis), el tratamiento temprano puede influenciar positivamente la salud de la rodilla, pero en ocasiones no puede detener el proceso degenerativo por completo.
El pronóstico suele ser favorable con un abordaje terapéutico temprano, el tiempo de recuperación de una rotura de ligamento cruzado en la mayoría de los casos es de 6 – 9 meses. Inmediatamente después de la lesión, la rodilla primero debe tratarse de forma conservadora principalmente con medidas antiinflamatorias y fisioterapia durante aproximadamente 4-6 semanas antes de un abordaje terapéutico quirúrgico. Después de la cirugía, el tiempo de rehabilitación está relacionado al programa de rehabilitación aplicado y a la actividad deportiva que practica el paciente y a la magnitud de la lesión reparada quirúrgicamente.
Teniendo esto en claro, podemos decir que las actividades deportivas ligeras se pueden reanudar después de aproximadamente 3-4 meses con ayuda de la fisioterapia. Mientras que los deportes que ejercen mucha presión sobre la rodilla, como el tenis, fútbol o similares, generalmente se pueden reanudar después de aproximadamente 6-9 meses (el regreso prematuro a los deportes puede provocar una nueva lesión y la falla de la cirugía), después de varias semanas de rehabilitación y fisioterapia. Este tiempo es un promedio en la mayoría de los casos, pero, se ha comprobado que un ligamento reparado quirúrgicamente podría requerir de 18 meses o más para volver a ser totalmente funcional.


